Artículo de
Ainhoa Coloma Carmonas
Profesora ayudante doctora Departamento Psicología de la Salud. Universidad Miguel Hernández de Elche.
José Luis Carballo Crespo
Profesor titular Departamento Psicología de la Salud. Universidad Miguel Hernández de Elche.

El dolor crónico, que es aquel que persiste o se repite durante tres meses o más, afecta a una de cada cinco personas en el mundo. El impacto que esta patología tiene en las personas que la padecen, no se limita al plano físico. Los problemas para dormir, la ansiedad y depresión, el aislamiento social o la dificultad para hacer actividades cotidianas como acudir al trabajo son muy frecuentes en personas con dolor crónico. De ahí, la importancia de que su tratamiento se realice desde un enfoque multidisciplinar.
Con este objetivo, John J. Bonica, anestesiólogo y padre de la analgesia moderna, creó en 1950 la primera Unidad de Tratamiento del Dolor. Después de tratar a numerosos veteranos de la Segunda Guerra Mundial, Bonica se dio cuenta de que el dolor era un fenómeno complejo que debía abordarse desde distintas disciplinas y organizó un equipo multidisciplinar que incluía profesionales sanitarios de áreas como la neurología, traumatología, psiquiatría o psicología. Sin embargo, pese a todos los estudios que han demostrado la eficacia de este enfoque para tratar el dolor, en los últimos años se ha favorecido el uso de tratamientos farmacológicos y, en concreto, el uso de fármacos opioides como la vía predominante para su manejo.
Los analgésicos opioides son un grupo de medicamentos utilizados para el alivio del dolor intenso que no responde a otros fármacos analgésicos. Aunque los términos opioides y opiáceos a menudo se usan indistintamente, lo cierto es que no significan lo mismo. Los opiáceos son las sustancias que se extraen directamente de la adormidera, una planta que produce alcaloides del opio como la morfina o la codeína. Por el contrario, el término opioides es más amplio y se utiliza para designar a fármacos que pueden haber sido sintetizados a partir de alcaloides naturales (opioides semisintéticos), como por ejemplo la heroína o la oxicodona; o fabricados en laboratorio para conseguir los mismos efectos que los opiáceos (opioides sintéticos), como es el caso del tramadol o el fentanilo.
El mecanismo de acción de estos analgésicos se basa en su capacidad para fijarse a los receptores opioides, reduciendo así las señales de dolor que llegan al cerebro. Durante muchos años, los fármacos opioides han sido ampliamente utilizados para el tratamiento de dolores agudos graves, tras intervenciones quirúrgicas, en dolores oncológicos y también en cuidados paliativos. Aunque su uso en estos casos está ampliamente respaldado, la efectividad y el coste-beneficio de su utilización a largo plazo (durante más de 90 días) siguen siendo inciertos. Estos fármacos tienen un gran poder analgésico, pero también un importante potencial adictivo.
Estados Unidos y Canadá son los dos países en los que más ha aumentado el uso de estos fármacos. El crecimiento es tal que, en el año 2018, se calculó que, en comparación con otros sistemas de salud, los sanitarios estadounidenses prescribían 50 veces más opioides que el resto del mundo. Aunque inicialmente existía la creencia de que el riesgo de desarrollar adicción a estos fármacos era muy bajo, la realidad es que el aumento en su prescripción ha venido acompañado de un incremento de las tasas de uso problemático y adicción a estos fármacos, así como de muertes por sobredosis de opioides.
Seguramente hayan oído hablar de la farmacéutica Purdue Pharma y del importante papel que tuvo en la crisis de los opiáceos en Estados Unidos. En la serie Dopesick: Historia de una adicción narran cómo esta empresa disparó las ventas del fármaco OxyContin, un potente opioide de acción prolongada, exagerando sus beneficios potenciales y animando a ignorar los síntomas de una posible adicción, catalogándolos como respuestas normales al tratamiento. Estas estrategias se convirtieron en un modelo para otras empresas farmacéuticas y distribuidores que además pusieron especial interés en la financiación de las sociedades científicas encargadas de elaborar las guías de práctica clínica. Estas empresas también pusieron el foco de sus campañas de marketing en los especialistas que podían prescribir estos fármacos y, en particular, en aquellos con menos tiempo en consulta para poder evaluar y realizar un seguimiento de los pacientes con dolor crónico, como son los médicos de Atención Primaria.
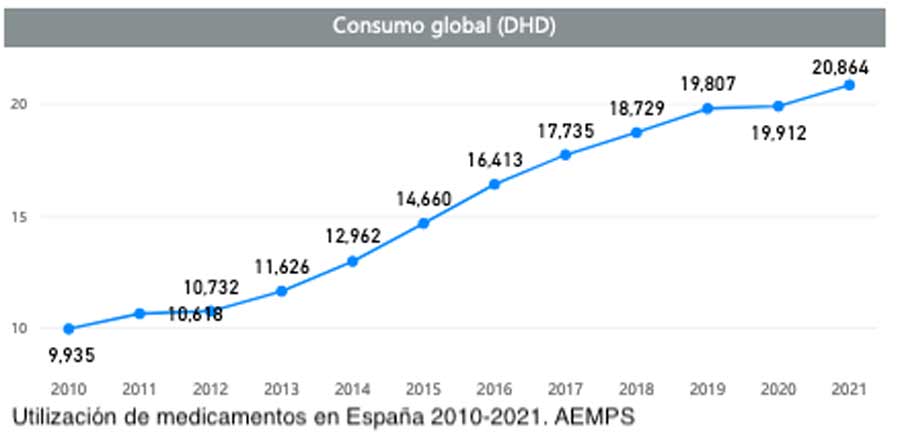
Y aunque la presencia de leyes reguladoras más restrictivas ha favorecido que el crecimiento del uso de fármacos opioides en Europa sea menor, en España la prescripción de opioides se ha multiplicado por 14 a lo largo de los últimos años. Los últimos informes publicados por la Agencia Española de Medicamentos y Productos Sanitarios reflejan, además, que esta tendencia creciente continúa, siendo el tramadol (solo o combinado con otros analgésicos) y el fentanilo los dos principios activos más utilizados. Un aumento que se ha producido, pese a que la Asociación Internacional para el Estudio del Dolor y múltiples guías de tratamiento del dolor no oncológico recomienden limitar el uso de terapias opioides a pacientes en los que se anticipe que los beneficios, tanto a nivel funcional como en la reducción del dolor, van a superar los riesgos asociados al uso de estos fármacos. Unas guías en las que también se recomienda que el tratamiento del dolor no se realice exclusivamente con analgésicos opioides y se combine con otros fármacos no opioides y tratamientos no farmacológicos, como la intervención psicológica.
¿Cuáles son los principales factores de riesgo para la realización un uso problemático de fármacos opioides?
Conocer qué factores médicos, psicológicos y sociales hacen que una persona sea más vulnerable a utilizar los fármacos opioides de manera inadecuada es fundamental, ya que nos permitiría identificar, antes de empezar el tratamiento, quiénes tienen un alto riesgo de a desarrollar un trastorno por consumo de opioides. También facilitaría la implementación de estrategias para prevenir que esto suceda, una vez se ha iniciado la terapia opioide. Sin embargo, pese a todas las investigaciones realizadas en los últimos años, hasta la fecha todavía no hay un consenso sobre cuáles son los factores de riesgo más importantes.
El uso prolongado de estos medicamentos junto con otros fármacos como las benzodiacepinas, destacan en muchos estudios como los principales factores de riesgo médicos. También los antecedentes personales o familiares y el abuso actual de sustancias como el alcohol, el tabaco o la marihuana. Por esta razón, es importante evaluar en los pacientes el consumo previo de otras sustancias (incluso si se realizó a una edad temprana) y también evaluar y controlar su uso durante el tratamiento para prevenir el desarrollo de un trastorno por consumo de opioides.
Los síntomas de ansiedad y depresión son muy comunes en pacientes con dolor crónico. Sin embargo, los antecedentes o la historia actual de depresión y otros trastornos psicológicos o psiquiátricos es también uno de los principales factores de riesgo en el uso inadecuado de los fármacos opioides. Además, la relación entre estos síntomas y el uso de fármacos opioides parece ser bidireccional, ya que se ha observado que los tratamientos prolongados con estos fármacos aumentan la probabilidad de desarrollar depresión, incluso en pacientes sin historia reciente de este trastorno. Controlar el estado de ánimo durante el tratamiento opioide es de vital importancia, ya que no solo repercute de manera directa sobre el riesgo de padecer un trastorno por consumo de opioides, sino que también favorece la presencia de otros factores de riesgo. Por ejemplo, un peor estado de ánimo disminuye la percepción del paciente de ser capaz de manejar su dolor, aumenta los niveles de craving (ansia por consumir el fármaco) e incluso incrementa la intensidad e interferencia percibida del dolor.
¿Existen estrategias para disminuir el riesgo de un uso problemático de fármacos opioides durante el tratamiento del dolor crónico?
Los programas para la prevención del uso problemático de fármacos opioides son un campo de investigación que todavía se encuentra en fases iniciales. La mayoría de actuaciones se limitan a la implementación de estrategias informativas o educacionales. Sin embargo, los trastornos del ánimo, en especial la depresión y la ansiedad, juegan un papel importante tanto en la exacerbación del dolor como en el uso problemático de fármacos opioides. Es por ello, que la incorporación de intervención psicológica durante el tratamiento con fármacos opioides es fundamental para minimizar estos riesgos.
Las principales guías desarrolladas tanto por instituciones internacionales como nacionales recomiendan que se realice una evaluación global y multidimensional del paciente, incluyendo todas las variables relacionadas con un mayor riesgo de uso inadecuado de fármacos opioides. También se insta a que la realización de esta evaluación sea una parte rutinaria del tratamiento. De tal forma que, aplicar estas evaluaciones dentro del sistema sanitario (por ejemplo, en las Unidades de Tratamiento de Dolor), se consiga no solo identificar los casos de abuso sino también mejorar la planificación de las intervenciones farmacológicas y el desarrollo de estrategias para la prevención del desarrollo de adicción dentro del tratamiento con fármacos opioides.

¿Qué importancia tiene la evaluación e intervención psicológica como parte del seguimiento del tratamiento con fármacos opioides?
La evaluación de variables psicológicas como parte del seguimiento del tratamiento presenta múltiples beneficios y objetivos. Por un lado, permite identificar a aquellos pacientes que ya han desarrollado un trastorno por consumo de opioides. También nos permite detectar cuáles son los factores clínicos, psicológicos y sociales que aumentan el riesgo de que esto suceda y escoger entre las diferentes opciones terapéuticas, en función del riesgo que tiene el paciente de desarrollar una adicción a estos fármacos.
En el caso de que se decida la prescripción de analgésicos opioides, la evaluación psicológica también es de gran utilidad para planificar la estructura del tratamiento (fármaco, dosis y vía de administración, y posible uso de otros fármacos) y acordar con el paciente cuáles serán los objetivos del tratamiento, teniendo en cuenta su nivel de riesgo. Además, nos permite la creación de estrategias e intervenciones que se apliquen junto con el tratamiento con fármacos opioides con el fin de minimizar el riesgo de desarrollar adicción y, en el caso de que se detecte un trastorno por consumo de opioides, poder iniciar un tratamiento específico para la deshabituación de fármacos opioides.
La recomendación del NIDA (Instituto Nacional de Drogas de Abuso de
EEUU) para el tratamiento de la adicción a fármacos opioides es la del uso de tratamientos conductuales (como el control de contingencias y la terapia cognitivo-conductual) y medicamentos (como la buprenorfina o la naltrexona). Unas recomendaciones en las que se resalta la importancia de la intervención psicológica en la modificación de hábitos y cogniciones desadaptativas, la detección de situaciones de riesgo, así como el entrenamiento en habilidades de afrontamiento para la prevención de recaídas en el tratamiento de la adicción a fármacos opioides.
En el ámbito de la prevención en conductas adictivas, la información sobre las consecuencias del uso de una sustancia adictiva por sí sola no ha demostrado ser eficaz a la hora de reducir su abuso. Es por esto que incorporar la intervención psicológica junto al tratamiento con fármacos opioides también es fundamental para prevenir que se llegue a desarrollar la adicción a estos fármacos. De hecho, la mayoría de los programas cuya eficacia ha sido contrastada han sido desarrollados por psicólogos e incluyen en su contenido técnicas psicológicas basadas en la evidencia científica.
Pese al auge de la terapia opioide en detrimento del uso de otras terapias como la psicológica, la evidencia científica señala la importancia de esta última tanto en el tratamiento del dolor crónico como en la reducción de los riesgos presentes en el uso a largo plazo de los fármacos opioides. Por este motivo, sigue siendo necesario explotar esta línea de tratamiento tanto desde un punto de vista científico como profesional. Debemos favorecer la eliminación de las barreras que dificultan la incorporación de la figura del psicólogo como parte del equipo que se encarga del tratamiento de esta patología. Todo ello mientras continuamos profundizando en el análisis de los efectos que puede tener sobre el riesgo de desarrollar una adicción, el incorporar estrategias psicológicas dentro del tratamiento del dolor crónico con fármacos opioides.